Il microbiota intestinale, il metabolismo del triptofano e il GLP-1 contribuiscono alla rigenerazione delle cellule ß indotta dal Dapagliflozin

Contributo di Ragni
Il microbiota intestinale, il metabolismo del triptofano e il GLP-1 contribuiscono alla rigenerazione delle cellule ß indotta dal Dapagliflozin
Background: Il diabete di tipo 2 (type 2 diabetes – T2D) è uno dei maggiori problemi sanitari mondiali, e si stima che, nel 2045, più di 600 milioni di persone svilupperanno T2D. Gli inibitori del co-trasporto sodio-glucosio (sodium-glucose transporter 2 inhibitors -SGLT2i), riducendo il riassorbimento renale del glucosio, migliorano il controllo glicemico indipendentemente dall’azione dell’insulina e sono attualmente considerati un trattamento di prima linea, spesso in associazione con metformina, per i pazienti T2D, oltre ad avere effetti protettivi nelle patologie cardiache e renali. Inoltre, studi clinici hanno dimostrato che, in pazienti T2D, SGLT2i migliorano l’attività delle cellule ß (ß-cells) e, in topi, preservano sia la massa delle cellule ß che la morfologia delle isole pancreatiche, mostrando così che l’effetto positivo sul controllo glicemico dei SGLT2i risiede anche in un loro meccanismo d’azione diretto e protettivo nei confronti del rimodellamento pancreatico provocato da T2D. Obiettivi: Dal momento che le ß-cells non esprimono SGLT2, in questo lavoro gli autori hanno ipotizzato che l’effetto dei SGLT2i sulla rigenerazione delle ß-cells fosse da attribuire ad un meccanismo d’azione indiretto e mediante il coinvolgimento di mediatori circolanti.
Metodi: Per approfondire la loro ipotesi, gli autori hanno utilizzato topi db/db, omozigoti per la mutazione del recettore della leptina, che sviluppano spontaneamente obesità, iperglicemia e deplezione delle cellule ß e delle isole pancreatiche, oltre al ceppo eterozigote db/m come controllo.
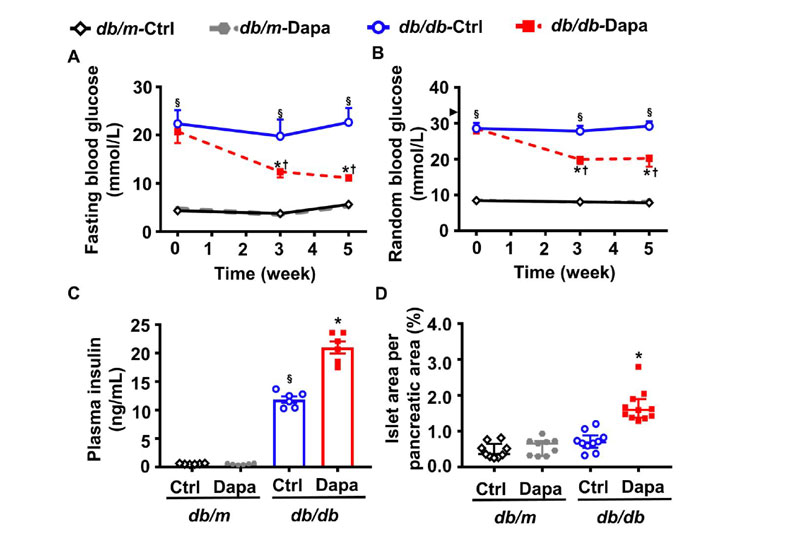
Risultati: Come previsto, Il trattamento degli animali con l’SGLT2i Dapagliflozin (Dapa) riduceva l’iperglicemia, sia a digiuno che non, degli animali db/db, oltre ad aumentare la concentrazione di insulina e l’area delle isole pancreatiche (figura1 A-D), mentre non aveva alcun effetto nei topi db/m.
Fig.1 Parametri metabolici in topi db/db vs db/m trattati con Dapa per 5 settimane
Per approfondire il meccanismo d’azione, gli autori hanno poi effettuato un’analisi di metabolomica del plasma degli animali db/m o db/db, trattati o non con Dapa. I risultati hanno mostrato, oltre a differenze significative nel profilo dei metaboliti dei tre gruppi, come indicato dal principal component analysis (PCA) (fig. 2A), anche un arricchimento dei metaboliti del triptofano nel gruppo db/db + Dapa(fig. 2 B,C); ciò veniva confermato anche dalla misura diretta del TRP e dei suoi intermedi metabolici nei tre gruppi sperimentali (fig. 2D).
Fig.2 Modifiche del metabolismo del triptofano indotte da Dapa nel plasma dei topi db/db. A) analisi PCA nei tre gruppi sperimentali. (B,C) variable importance in projection (VIP) score degli animali db/db trattati con Dapa D) livelli plasmatici di TRP e metaboliti tre gruppi
TRP è un amminoacido essenziale e, come tale, di origine esclusivamente dietetica; dal momento che i SGLT2i sono noti per modificare la composizione del microbiota intestinale, allo scopo di chiarire l’origine dell’aumento dei livelli di TRP plasmatici indotti da Dapa, gli autori hanno perciò effettuato un’analisi di sequenziamento del microbiota dell’intestino cieco. I risultati hanno mostrato che il trattamento con Dapa alterava la composizione delle specie del microbiota intestinale, soprattutto quelle correlate alla produzione di TRP, come Escherichia, Clostridium e Bacteroides; negli animali db/db Escherichia e Clostridium erano infatti maggiormente presenti rispetto ai db/m e venivano oltre a ciò aumentati dal trattamento con Dapa. (fig.3 A,B). Ad ulteriore conferma di questa ipotesi, i livelli i di TRP e dei suoi metaboliti erano aumentati dal trattamento con DAPA nel microbiota intestinale degli animali db/db, rispetto ai controlli o ai db/m (fig. 3C) e queste variazioni correlavano con quelle dei livelli plasmatici di TRP (fig. 2D). Oltre a ciò, TRP ripristinava direttamente, in vitro, la riduzione della secrezione di insulina indotta da palmitato in isole pancreatiche umane, che veniva bloccata dall’antagonismo di GPR142, il recettore accoppiato a proteina G che media la secrezione di insulina in risposta al glucosio (fig. 3E). Questi dati indicavano quindi che il Dapa migliorava la deplezione delle cellule ß, l’iperglicemia e l’alterazione della secrezione insulinica negli animali diabetici mediante l’aumento del livello di TRP sistemico prodotto dal microbiota intestinale
Fig.3 Alterazioni del microbiota intestinale indotte da Dapa negli animali db/m e db/db trattati o non con Dapa. A) “Top 14” dei generi maggiormente presenti B) Quantizzazione delle “Top 30” differenze nei generi di microbiota intestinale negli stessi gruppi C) livelli di TRP e dei suoi metaboliti nel microbiota intestinale. E) livelli di insulina nel sopranatante di isole pancreatiche umane da donatori non diabetici. Controllo (NC), palmitato (PA), triptofano (TRP), CLP-3094, antagonista GPR142 (CLP).
Per verificare se la rigenerazione delle cellule ß indotta da TRP nei topi db/db fosse dovuta ad un effetto diretto, gli autori hanno analizzato la via di segnalazione di GLP-1, che media la secrezione di insulina in risposta al glucosio (GIS) dalle cellule L dell’intestino. Come mostrato in fig. 4, il trattamento in vitro di cellule L (STC1) con TRP aumentava l’espressione dei geni coinvolti nell’attività di GLP-1 (Gcg, Pcsk1), oltre alla espressione alla secrezione di GLP-1 stesso, e l’effetto stimolatorio di TRP veniva bloccato da CLP-3094, antagonista GPR142
 Fig.4 Espressione dei geni relativi alla via di segnalazione del GLP-1 in cellule intestinali STC1 incubate con diverse concentrazioni di TRP (in alto) o con TRP + CLP3904 (CLP) (in basso)
Fig.4 Espressione dei geni relativi alla via di segnalazione del GLP-1 in cellule intestinali STC1 incubate con diverse concentrazioni di TRP (in alto) o con TRP + CLP3904 (CLP) (in basso)
Per confermare quindi che la rigenerazione delle cellule ß indotta da Dapa avveniva mediante il coinvolgimento comune del microbiota intestinale e della via di segnalazione di GLP-1, veniva poi effettuato un trapianto di microbiota fecale (FMT), in cui i topi db/db venivano trapiantati con FM proveniente da animali precedentemente trattati con veicolo o dapagliflozin, con o senza contemporanea somministrazione di exendin 9-39 (ex9), un antagonista del GLP1-R. Come previsto, FM degli animali trattati con Dapa aumentava sia I livelli plasmatici di TRP e GLP-1 che quelli intestinali di GLP-1 (fig. 5A) ; inoltre, anche l’area e il numero delle isole pancreatiche erano aumentate negli animali db/db trapiantati con FM da topi trattati con Dapa; tuttavia, questi effetti venivano attenuati dalla somministrazione di ex9 (fig. 5 B,C). Questi dati quindi confermavano che il rimodellamento del microbiota intestinale da parte del Dapa causa la rigenerazione delle cellule ß mediante il coinvolgimento del GLP-1.
Fig.5 A) livelli plasmatici di TRP e GLP-1 e GLP-1 intestinale nei topi db/db sottoposti a FMT e trattati o no con Ex9 B) analisi istologica e C) quantizzazione dell’area pancreatica negli stessi animali
A questo punto, l’ulteriore passo è stato quello di investigare se gli effetti benefici dell’ FMT mediati da GLP1 osservati sulle cellule ß fossero da attribuire direttamente al TRP; a tale scopo, i topi db/db venivano quindi trattati direttamente con veicolo, TRP o TRP più Ex9, somministrati mediante gavage. Come mostrato in fig.6, la somministrazione di TRP aumentava il numero e l’area sia delle isole pancreatiche che delle cellule ß, e l’effetto veniva diminuito da Ex9.
Fig.6 A) analisi istologica del pancreas e quantizzazione dell’area pancreatica (B-D) in topi db/m o db/db trattati con TRP o con TRP più l’inibitore di GLP-1R Ex9
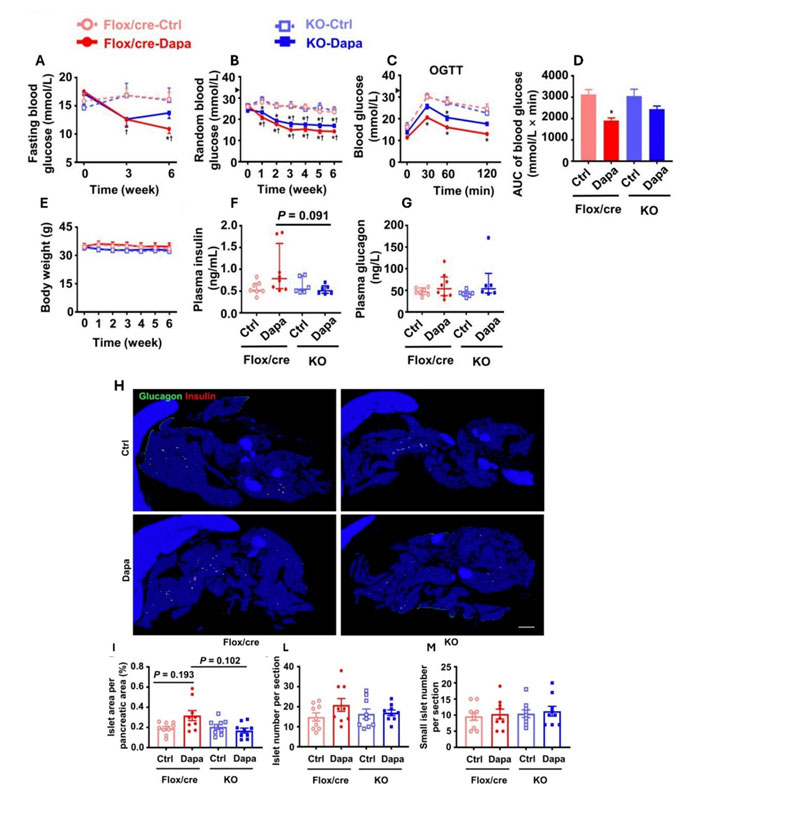
Accertato quindi che l’azione rigenerativa del TRP sulle cellule ß avveniva mediante il coinvolgimento del GLP-1R, gli autori hanno quindi analizzato se anche l’effetto antidiabetico del dapa avvenisse tramite il reclutamento della via di segnalazione di GLP-1. A tale scopo, sono stati utilizzati animali con specifico knockout pancreatico per GLP-1R (Glp1rpan-/-) e Flox/cre (come controllo), resi diabetici resi diabetici mediante dieta iperlipidica (HFD) + streptozocina (STZ – un farmaco citotossico per le isole pancreatiche) e trattati con Dapa. I risultati hanno mostrato che i livelli di glucosio (sia a digiuno che random), insulina e glucagone non differivano significativamente negli animali KO e Flox/cre trattati con dapa (fig. 7 A-F); tuttavia, mentre il Dapa provocava un’espansione dell’area delle cellule ß in topi, quest’effetto veniva bloccato negli animali KO Glp1rpan-/- (fig. 7 H-M). In conclusione, i dati indicavano che, nonostante il GLP-1R pancreatico svolgesse un ruolo minore nell’effetto ipoglicemizzante indotto da Dapa, è tuttavia coinvolto nel ripristino della degenerazione delle cellule ß mediato dal Dapa
Fig. 7 A-G: Analisi dei livelli di glucosio, insulina, glucagone e peso corporeo in topi diabetici (HFD + STZ) Wild-Type (Flox/cre) o con knockout specifico per il GLP-1R pancreatico KO, trattati o non con Dapagliflozin. H-M: analisi istologica del pancreas (H) e quantizzazione dell’area pancreatica (I-M) negli stessi animali
Conclusioni e commento: In questo lavoro, gli autori dimostrano che il trattamento con l’inibitore di SGLT2 (dapagliflozin – Dapa), agendo sul il microbiota intestinale, causa un cambiamento nella produzione di metaboliti microbici risultando in un aumento dei livelli plasmatici di TRP. Mediante la produzione di TRP, il Dapa aumenta quindi la produzione di glucagon-like peptide-1 (GLP-1) che, tramite l’agonismo con il recettore GLP-1R, determina la rigenerazione delle ß-cells, compromesse negli animali db/db. Tuttavia, secondo gli autori, il GLP-1 non è coinvolto nell’effetto ipoglicemizzante del dapagliflozin e ciò è in accordo col suo meccanismo d’azione, principalmente basato sull’inibizione del riassorbimento renale del glucosio. In questo importante lavoro, gli autori hanno utilizzato diversi approcci sperimentali, utilizzando sia metodiche di metabolomica che di analisi del microbiota, indagando così la problematica a livello globale, con l’utilizzo sia di modelli animali che in vitro, e combinando sia trattamenti con SGLT2i che trapianto di microbiota fecale; ciò sottolinea come un approccio sperimentale globale e che prenda in considerazione le alterazioni sistemiche consenta efficacemente di rivelare meccanismi d’azione nuovi, alla base dei farmaci maggiormente impiegati per la cura di questa patologia, come i SGLT2i e i GLP-1 agonisti. Infatti, questo lavoro ha mostrato per la prima volta che l’effetto benefico dei SGLT2i sulle cellule ß è mediato non solo dall’azione del GLP-1 ma anche con il coinvolgimento del TRP, un amminoacido essenziale. Il lavoro ne chiarisce quindi ulteriormente il meccanismo d’azione, mostrando come l’effetto positivo di SGLT2i sulle disfunzioni pancreatiche sia strettamente collegato all’azione di GLP-1; oltre a ciò, gli autori, mostrando come il coinvolgimento del TRP di origine microbica svolga un ruolo cruciale nel processo di protezione dalla degenerazione delle cellule ß indotto dal diabete, dimostrano come la connessione tra SGLT2i e GLP-1 e il loro effetto terapeutico sia di tipo nutrizionale; i risultati di questo lavoro potrebbero perciò gettare le basi per nuovi possibili approcci terapeutici non-farmacologici; la supplementazione con TRP o l’alimentazione con diete ricche in TRP, o con supplementi microbici in grado di aumentarne i livelli intestinali e/o plasmatici potrebbe quindi aiutare a potenziare l’effetto antidiabetico dei farmaci attualmente in uso e/o quelli in via di sviluppo.
Gut microbiota-tryptophan metabolism-GLP-1 axis participates in beta-cell regeneration induced by dapagliflozin.
Jiang Y, Yang J, Xia L, Wei T, Cui X, Wang D, Jin Z, Lin X, Li F, Yang K, Lang S, Liu Y, Hang J, Zhang Z, Hong T, Wei R.
Diabetes. 2024 Mar 12:db230553. doi: 10.2337/db23-0553.
Bibliografia e ulteriori letture:
Jeon JH. SGLT2 Inhibitors and GLP-1 Agonists: A Beacon of Hope for Stroke Prevention in Diabetes. Diabetes Metab J. 2024 Mar;48(2):213-214.
Pharmacologic Approaches to Glycemic Treatment: Standards of Medical Care in Diabetes—2022. Diabetes Care 45: S125–S143, 2022.
Al Jobori H, Daniele G, Adams J, Cersosimo E, Solis-Herrera C, Triplitt C, Defronzo RA, Abdul-Ghani M. Empagliflozin Treatment Is Associated with Improved β -Cell Function in Type 2 Diabetes Mellitus. J Clin Endocrinol Metab 103: 1402–1407, 2018.
Kanno A, Asahara S ichiro, Kawamura M, Furubayashi A, Tsuchiya S, Suzuki E, Takai T, Koyanagi-Kimura M, Matsuda T, Okada Y, Ogawa W, Kido Y. Early administration of dapagliflozin preserves pancreatic β-cell mass through a legacy effect in a mouse model of type 2 diabetes. J Diabetes Investig 10: 577–590, 2019.
Tanday N, Irwin N, Flatt PR, Moffett RC. Dapagliflozin exerts positive effects on beta cells, decreases glucagon and does not alter beta- to alpha-cell transdifferentiation in mouse models of diabetes and insulin resistance. Biochem Pharmacol 177, 2020.
Billing AM, Kim YC, Gullaksen S, et al. Metabolic Communication by SGLT2 Inhibition. Circulation. 2024;149(11)
Huang C, Qian J, Liu Y, Zhang L, Yang Y. Empagliflozin attenuates liver fibrosis in high-fat diet/streptozotocin-induced mice by modulating gut microbiota. Clin Exp Pharmacol Physiol. 2024;51(3):